アレルギー性鼻炎の手術(3つの手術療法)
アレルギー性鼻炎は体質的な疾患であり薬や手術によって体質そのものを変えることはできません。したがって「手術でアレルギー性鼻炎が治る」という表現は適切ではありませんが、様々な手術方法の開発によって鼻粘膜をアレルギー反応が起こりにくい粘膜に変える、あるいはアレルギーが起こっても鼻づまりや鼻水、くしゃみが起こりにくい粘膜に変えることは可能になってきています。レーザー手術(あるいはアルゴンガス凝固術)では一連の手術で8割の方が日常生活に支障がない程度に改善するとされています。また、強い鼻づまり、頻回のくしゃみ(20回以上)、鼻汁(20回以上鼻をかむ)など高度なアレルギー性鼻炎に対してはアレルギー症状の発症に関与する神経(後鼻神経)を切断する手術(後鼻神経切断手術)も行っています。この手術はレーザー手術が効かなかった方を含めても9割以上の方に有効であり、ほとんどの方が少なくとも3年間効果が持続しています。このようにアレルギー性鼻炎の手術療法といっても様々なものがありますが、どのような方にどのような手術が適しているかを判断することが必要となります。例えば、レーザー手術やアルゴン凝固術だけで十分コントロールできる方もいれば、最初から後鼻神経切断術が必要な方もいます。手術を決心される場合には専門性の高い医療機関を受診して、それぞれのメリット、デメリットを良く検討されることをお勧めします。
また、アレルギー性鼻炎単独でも鼻づまりは起こりますが、鼻中隔弯曲症など鼻の中が形として狭い場合は、鼻中隔矯正術や粘膜下下鼻甲介骨切除術などを同時に行います。
手術療法1下甲介粘膜焼灼術(レーザー手術・アルゴンガス凝固術)
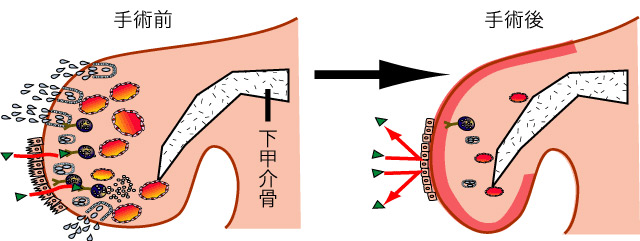
粘膜での反応を少なくして症状の軽減をはかるというのがこの方法です。約20年前から炭酸ガスレーザーなどを用いて粘膜を浅く焼く方法が始められました。焼かれた粘膜は3~4週間で抗原が侵入しにくく、腫れにくい粘膜に生え替わります。また、粘膜下のアレルギーに関係する細胞も減少するためアレルギーの症状が軽くなると考えられています。ハウスダストに対する有効性(症状が手術前の半分以下になる率)は約80%に認められており、スギなどの花粉症に対してもステロイド点鼻などの薬物療法以上の効果が認めらています。手術に伴う危険性や後遺症はなく、痛みや出血もほとんどないため、日帰りで安全に行える手術として普及しています。
手術は痛み止めの薬をガーゼに染み込ませたものを鼻の中に数枚入れるだけの局所表面麻酔で、手術時間は約15分程度で終了します。手術を行った部分は軽いやけどのような状態になり、2~3日は鼻汁が多く出ます。また、術後しばらくはかさぶたが付着します。特に最初の1週間はゼラチン状のかさぶたが付きますが2週目からはかさぶたが薄くなり鼻の通りは良くなってきて、4週目頃にはほぼ粘膜が再生します。術後の痛みは軽度で鎮痛剤を服用される方は2~3人に1人ですし翌日以後も痛みが続く様なことはありません。出血も軽度で2~3日鼻水に血がにじむ程度であり、特に血を止める処置も必要ありません。
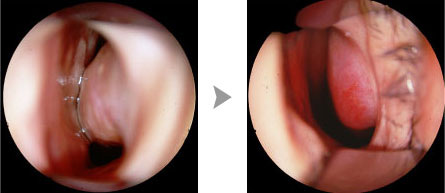
下甲介焼灼術の効果
くしゃみ、鼻水、鼻づまりの3症状が手術前に比べて「ほとんど無くなった」を著効、「半分以下になった」を中等度有効として患者さんの自覚症状から判定したところ、手術1ヶ月後では著効と中等度有効の合計が83%であり、それらの方が7年経過した時点で57%でありました。すなわち、術後7年経過しても過半数の方の症状が半減しているという結果でした。
手術療法2後鼻神経切断手術+粘膜下下鼻甲介骨切除術
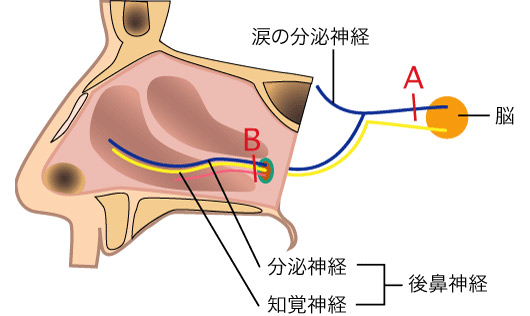
鼻の粘膜でおこったアレルギー反応は知覚神経を介して下甲介から脳へと伝えられてくしゃみ発作を引き起こすとともに、脳から下甲介へ分布する分泌神経を介して鼻水の分泌を引き起こします。アレルギー性鼻炎 ではこの神経反応が過敏になっているために弱い刺激に対しても過剰なくしゃみ、鼻水が起こります。また、アレルギーはなくても冷たい空気などの刺激でくしゃみ、鼻水が起こる場合もあります(血管運動性鼻炎)。このことから、数十年前には鼻水を分泌する神経を切断して鼻水を止める試みがしばしば行われていました(ヴィディアン神経切断術: 図のA)。しかし、当時の手術は内視鏡が無く、歯ぐきを切り顔の骨の一部を削って行われていたために体に対するダメージが大きく、涙を分泌する神経も同時に切断する結果、眼が乾くといった合併症が問題となっていました。これらの問題を解決する方法として考え出されたのが後鼻神経切断術です(図のB)。この方法は内視鏡を用いて鼻の中で行い、涙を出す神経は切らずに、鼻水を出す神経とくしゃみを起こす神経を切断することにより、鼻水、くしゃみに対する抑制効果が高く、体へのダメージが軽い、涙液分泌は保たれるといった特徴があります。我々は更に粘膜下下鼻甲介骨切除術を同時に行い、後鼻神経を確実に切断する方法を考案、施行してきました。
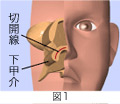 この手術方法を図で示します。
この手術方法を図で示します。
まず、下甲介という棚状の突起の先端に切開を加えます。
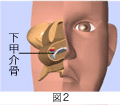 下甲介の粘膜と骨を剥離します。
下甲介の粘膜と骨を剥離します。
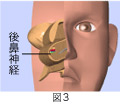 下甲介の骨を除去します。
下甲介の骨を除去します。
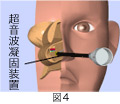 後鼻神経と蝶口蓋動脈を超音波凝固装置を用いて一塊として切断します。
後鼻神経と蝶口蓋動脈を超音波凝固装置を用いて一塊として切断します。
この方法は、下甲介の骨を除去することで鼻腔が拡大、鼻づまりに対する効果も高く、下甲介の粘膜下で瘢痕が形成されるためにアレルギー反応も抑制、粘膜表面にほとんど傷を付けないために傷の治りが早いといった長所があります。
手術の適応はレーザー手術やアルゴンガス凝固術などでは効果が不十分と予想される重症のアレルギーや下甲介肥大などの構造上の問題がある方です。手術は全身麻酔で行い、入院は1泊2日です。
手術によって鼻の機能や外観などが損なわれることはありません。
後鼻神経切断手術+粘膜下下鼻甲介骨切除術の効果
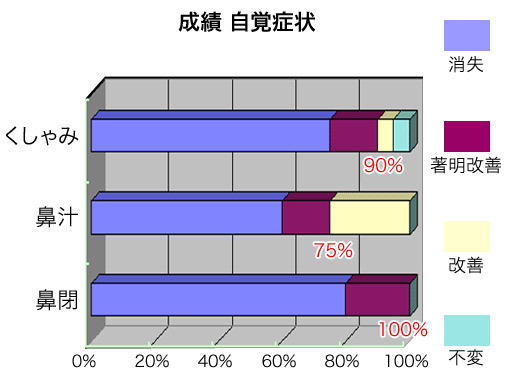 「症状がなくなった」方と「すごく良くなった」方を合わせるとその効果は、くしゃみで90%、鼻水で75%、鼻づまりで100%でした。手術対象は重症の方がほとんどですので手術効果としては十分に高いものだと考えられます。 また、効果の持続性に関しても、3年経過した方の88%が「現在も効果が持続している」と答えられています。
「症状がなくなった」方と「すごく良くなった」方を合わせるとその効果は、くしゃみで90%、鼻水で75%、鼻づまりで100%でした。手術対象は重症の方がほとんどですので手術効果としては十分に高いものだと考えられます。 また、効果の持続性に関しても、3年経過した方の88%が「現在も効果が持続している」と答えられています。
手術療法3後鼻神経凍結手術
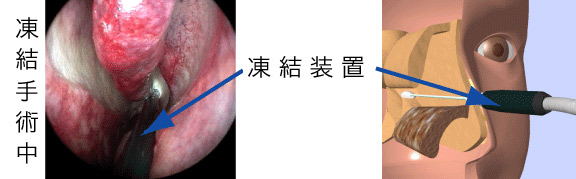 この手術は粘膜や神経をいっさい切ったり剥離したりすることなく後鼻神経を低温で冷やすことにより変性させる手術です。当センターではアレルギー性鼻炎や温度変化に敏感な鼻水などに対して下甲介粘膜焼灼術(手術療法-1)と組み合わせて日帰りで行っております。 手術は局所麻酔で粘膜の上から後鼻神経を数分間冷却するだけですので両側でも5~6分で終了し、出血や手術後の腫れもほとんど無く安全に行うことができます。手術による合併症や機能傷害も無く、匂いを感じる神経は後鼻神経とは別ですので嗅覚に対する影響もありません。小児や恐怖心の強い方は日帰りの全身麻酔で行うこともできます。
この手術は粘膜や神経をいっさい切ったり剥離したりすることなく後鼻神経を低温で冷やすことにより変性させる手術です。当センターではアレルギー性鼻炎や温度変化に敏感な鼻水などに対して下甲介粘膜焼灼術(手術療法-1)と組み合わせて日帰りで行っております。 手術は局所麻酔で粘膜の上から後鼻神経を数分間冷却するだけですので両側でも5~6分で終了し、出血や手術後の腫れもほとんど無く安全に行うことができます。手術による合併症や機能傷害も無く、匂いを感じる神経は後鼻神経とは別ですので嗅覚に対する影響もありません。小児や恐怖心の強い方は日帰りの全身麻酔で行うこともできます。
後鼻神経凍結手術では神経を確認して切断しているわけではないので、効果の確実性や持続性の面では神経切断術の方は優れていますが、症状が経度である、一年中でなく春先だけなど季節が限定しているなどの場合は、凍結手術で十便な効果が得られます。したがってどちらの手術を選ぶかは病気のタイプ、重症度、入院が可能かどうか、鼻の構造に問題があるか、などによって変わってきます。
花粉症の手術療法
花粉症として有名なスギ花粉は例年2~3月頃に起こります。これ以外にも、四季折々の花粉が存在し、4月にはヒノキ、5-7月にはハルガヤ、カモガヤ、オオアワガエリなど、また9~10月はキク科の花粉であるブタクサなどがあります。治療は、その時期だけアレルギーの薬(抗アレルギー剤、点鼻薬)にてコントロールすることが基本ですが、症状が強い、薬で日常生活の質の改善が得られない、薬を長い間服用することを避けたいなどの理由で手術を行いうこともあります。手術法としては飛散開始時期の1~2か月前に日帰りで行う下甲介焼灼術(レーザー手術やアルゴンガス凝固術)、症状が高度である場合に適応となる後鼻神経切断手術、また鼻の中の形態異常に対する鼻中隔矯正術・粘膜下下鼻甲介骨切除術を選択組み合わせて行います。
手術効果に関してですが、花粉症は年によって日によって飛ぶ量が異なります。従って、薬物療法でも同様ですが花粉が大量に飛ぶ時にはいかなる手術を行っても、症状が全く出ないという事はありません。しかしながら、それほど大量に花粉が飛ばない日には薬なしで楽に生活できますし、大量に飛ぶ日には薬を一時的に服用することで症状を抑えることができます。その結果、そのシーズンに服用しなければならない薬の量は少なくて済みます。
手術効果の持続は、人によって異なります。過敏性が弱く、花粉がそれほど多くなければ何年かもつ場合もありますし、敏感な方で大量飛散が予測される場合にはつぎの年にも手術をしておいた方がよいこともあります。
スギ花粉症に対する下甲介焼灼術(レーザー手術・アルゴンガス凝固術)
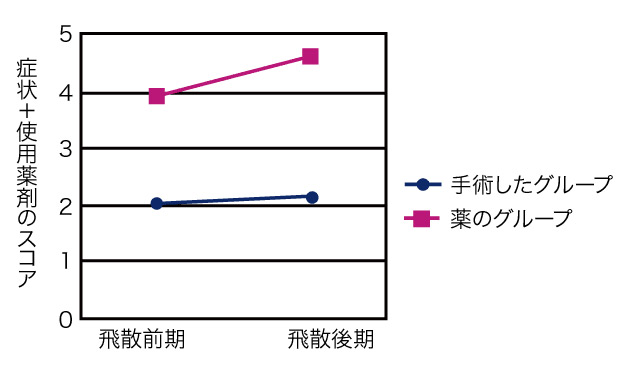 年ごとに飛散量の異なる花粉症では手術効果を評価することが難しいのが現状ですが、手術をしたグループでは薬を使わなくても症状が軽く抑えられており、その効果はステロイド点鼻薬(最も効果が強いとされている薬の一種)を使い続ける以上のものでした。効果持続は平均3年とされています。
年ごとに飛散量の異なる花粉症では手術効果を評価することが難しいのが現状ですが、手術をしたグループでは薬を使わなくても症状が軽く抑えられており、その効果はステロイド点鼻薬(最も効果が強いとされている薬の一種)を使い続ける以上のものでした。効果持続は平均3年とされています。





